Советы инфекционистов
План и материалы по Европейской неделе иммунизации
Острая кишечная инфекция: что делать?
В большинстве случаев при заболевании не тяжелыми формами острой кишечной инфекции с проблемой легко справиться в домашних условиях, если четко представлять, как и что делать, кроме тех у кого работа связана с производством или продажей продуктов питания или Вы не работаете в организованных коллективах (в этом случае - обязательное обращение к врачу-инфекционисту, терапевту)!
Возможно, данная последовательность действий поможет Вам и Вашим близким, если все же случилось заболеть.
Что надо делать при развитии острой кишечной инфекции:
- Соблюдение диеты — очень важно для успешного лечения. Необходимо исключить острые, жирные, жареные продукты, все овощи и фрукты (за исключением бананов, они приветствуются), молочные продукты на весь период сохранения клиники инфекции и желательно в течение хотя бы 3 дней после клинического выздоровления.
- Регидратационная терапия — ключевой момент в лечении любой острой кишечной инфекции со значительными потерями жидкости.
Для восполнения потерь жидкости оптимально использовать либо НЕ газированную (!) минеральную (!!!) воду (принципиально, чтобы вода была не питьевой, а минеральной, то есть содержала определенные электролиты — Na, K, Cl, часто теряемые со рвотой и диареей и прежде всего и обуславливающие быстрое ухудшение самочувствия; в магазинах имеются не газированные минеральные воды разных производителей) либо сбалансированные растворы солей для оральной регидратации, продаваемые в аптеках в виде порошков для приготовления раствора (нормогидрон, регидрон Био, гастролит).
Суточный объем жидкости для регидратации для среднего взрослого человека с небольшими патологическими потерями должен составлять минимум 3,0–3,5 л. Если погода жаркая, человек лихорадит и у него большие потери жидкости со рвотой и диареей, потребление жидкости должно быть еще больше (иногда до 5,0–6,0 л/сут и более — не удивляться). Правильно пить жидкость не стаканами (будет усиливаться рвота и диарея), а по 1/3 стакана, но каждые 10–15–20 минут (важно подобрать такой режим, чтобы прием жидкости не провоцировал у конкретного пациента рвоту и диарею). Показатели адекватного восполнения потерь жидкости, которые может самостоятельно проконтролировать человек, — отсутствие чувства жажды, влажный язык, светлая (близкая к прозрачной) моча.
- Смектит диоктаэдрический (смекта, диоктит, смектика, смектосорб, смектит Э) по 1 пак на 100 мл воды до 3 раз в день в течение первых 1–2 дней. Именно этот сорбент имеет доказательную базу как препарат, не только выполняющий свою непосредственную сорбирующую функцию, но и уменьшающий явления диареи, способствующий более быстрому разрешению клиники острой кишечной инфекции (рандомизированные клинические исследования выполнены как во взрослой, так и в детской когорте).
- Пробиотики — имеют убедительную доказательную базу как средства, сокращающие сроки как вирусных, так и бактериальных кишечных инфекций, включены в практические рекомендации Американского общества инфекционных болезней по лечению инфекционной диареи в 2017 году. Можно использовать ЛЮБЫЕ пробиотики последних поколений (обычно они в форме капсул либо в форме суспензий / лиофилизатов). У нас для лечения кишечных инфекций имеется длительный опыт успешного использования множества пробиотиков, содержащих B.clausii (Энтерожермина), лактобактерии (Лактофлор, Пробакто Энзим, Линекс и Линекс Форте, Нормобакт и т.д.), S.boulardii (Энтерол) и т.д. В целом здесь выбор конкретного препарата за пациентом.
- При болях в животе спастического характера можно добавить дротаверин или более селективные варианты (альверин+Симетикон, мебеверин) на несколько дней. Однако очень сильные и не проходящие при приеме спазмолитиков боли должны настораживать. В этом случае оптимально показаться хирургу, так как часть острой хирургической патологии (особенно, аппендицит и мезентериальный тромбоз) могут вначале имитировать клинику острой кишечной инфекции. Сомневаетесь в диагнозе острой кишечной инфекции — на осмотр к врачу!
- При рвоте в домашних условиях возможно использовать домперидон (мотилиум, мотиллион, моторикум, мотилак), однако на сегодняшний день это рецептурная группа лекарств — понадобиться рецепт от врача.
- Температуру выше 38,5 *С снижаем любыми жаропонижающими на которые у вас нет аллергии (парацетамол, ибупрофен, комбинированные пакетики с парацетамолом и т.д.).
Чего никогда НЕ НАДО делать при острой кишечной инфекции:
- Не надо сразу пить антибиотик! В настоящее время 90% всех острых кишечных инфекций минимум, сопровождающихся развитием водянистой диареи (в том числе среди госпитализируемых пациентов), в принципе не нуждаются в лечении антибиотиками. Исследования показывают, что прием антибиотиков не ускоряет выздоровление таких пациентов, но приводит к ненужным побочным эффектам (аллергии, антибиотик-ассоциированной диареи) и удлиняет выделение кишечных патогенов у выздоравливающего человека из желудочно-кишечного тракта. Левомицетин (хлорамфеникол) ОДНОЗНАЧНО НЕ ПОКАЗАН для лечения амбулаторных острых кишечных инфекций. Данный препарат часто ошибочно рекомендуется пациентам в аптеках, при этом не безопасен, к нему высокая устойчивость у многих возбудителей кишечных инфекций и он в своей пероральной форме изъят из оборота в большинстве стран мира). Антибиотики нужны при кровянистых (инвазивных) диареях, но последние встречаются сейчас очень редко и такие пациенты чаще всего как раз и обращаются за помощью к врачам.
- Никогда не следует принимать лоперамид. Это препарат, который на некоторое время может остановить диарею за счет блокады определенных опиатных рецепторов кишечной стенки и замедления таким образом перистальтики. В то же время он ПРОТИВОПОКАЗАН ПРИ ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЯХ (а в целом при любой диарее с температурой вне зависимости от ее причины, а также диарее, развивающейся после приема антибиотиков). Лоперамид у пациентов с кишечной инфекцией вызывает усугубление их состояния и удлинение сроков болезни (так как остановка перистальтики способствует большей выработке и накоплению в просвете ЖКТ энтеротоксинов и воздействию их на большую рецепторную площадь, иначе выводимых естественным путем). Например, некоторые наши пациенты с сальмонеллезом, которые попробовали лечится дома сальмонеллезом, болели не 3–4 дня, а до 2–3 недель.
Если все же Вы или Ваши близкие, болея острой кишечной инфекцией, следуете приведенным выше рекомендациям и не справляетесь (например, сохраняется сухость слизистых, снижается объем мочевыделения, наблюдается низкое артериальное давление, лихорадка длится более 3 суток, беспокоят сильные боли в мышцах и т.д.) — лучше обратиться за помощью к специалистам, чтобы избежать возможных осложнений инфекции. Особое внимание должно уделяться течению острых кишечных инфекций у лиц пожилого возраста, с сахарным диабетом, сердечно-сосудистой патологией, неврологическими расстройствами и другими хроническими заболеваниями.
P.S. Отдельная убедительная просьба — перестаньте употреблять в пищу сырые яйца! Даже магазинные!!! В некоторые дни до трети всех пациентов с клиникой сальмонеллеза поступает в городскую клиническую инфекционную больницу именно после употребления сырых яиц (и часть из них — сразу в реанимационное отделение). У иммунокомпрометированных, пожилых лиц, пациентов с хронической декомпенсированной патологией данная пищевая привычка может стоить им жизни.
Информация с сайта кафедры инфекционных болезней БГМУ. https://infectology.by
Болезнь Лайма: с ней чаще всего обращаются пациенты после укуса клеща
Данный пост предназначен прежде всего для людей без медицинского образования.
Традиционно весной, летом и ранней осенью к инфекционистам, а также врачам иных специальностей обращаются пациенты с присасыванием клеща, а также с возможными проявлениями болезни Лайма. Здесь я постараюсь описать ключевые акценты, которые по данной проблеме полезно знать каждому.
- Болезнь Лайма (он же Лайм-боррелиоз, далее БЛ) — это самая распространенная клещевая инфекция в Республике Беларусь. В 2020 году заболеваемость болезнью Лайма составила 13,7 на 100.000 населения. Все другие клещевые инфекции — большая редкость. Так, заболеваемость клещевым энцефалитом в том же 2020 году — 1,1 на 100.000 населения, то есть меньше примерно в 12 раз.
- Присасывание клеща, даже инфицированного Borrelia burgdorferi sensu lato (возбудитель БЛ), далеко не всегда приведет к развитию инфекции. Считается, что риск развития заболевания — примерно 1 на 20 случаев присасывания ИНФИЦИРОВАННЫХ боррелиями клещей. Поэтому не надо проводить никаких исследований снятых клещей на боррелии, ведь положительный результат никак не коррелирует с риском заболеть БЛ. На практике не раз видели пациентов, у которых при лабораторном обследовании клеща боррелии в нем не обнаружены, а впоследствии в месте присасывания развивалась мигрирующая эритема.
- БЛ возникает только в результате присасывания иксодового клеща, другие пути инфицирования не описаны. Это не обязательно будет взрослый клещ, часто бывает присасывание нимф (одна из стадий развития иксодового клеща, способная переносить боррелии), они значительно меньше по размерам и могут не замечаться пациентами. И это одна из причин, по которой отсутствие указаний на контакт с клещом при наличии характерных клинических проявлений БЛ никак не позволяет исключить диагноз. По собственным данным инфекционной больницы г. Минска до 55–60% пациентов с лабораторно подтвержденной клещевой инфекцией не указывали на присасывание клеща. Если у пациента имелись факты пребывания там, где можно встретить иксодовых клещей (посещение лесов и лесопарков, работа на приусадебных участках, профессиональная деятельность на открытом воздухе и т.д.), этого уже достаточно, чтобы при наличии характерных проявлений диагноз БЛ был весьма вероятен.
- Передача боррелий от клеща к человеку в Европейском регионе возможна уже в течение первые нескольких часов от момента присасывания, поэтому всем, кто снял с себя клеща, показана так называемая постэкспозиционная профилактика инфицирования, о ней чуть ниже.
- БЛ всегда протекает стадийно, но иногда часть проявлений может не замечаться пациентом. Это может затруднять своевременную диагностику этого состояния на поздних стадиях, и в этом случае врачам помогают результаты лабораторных исследований. Интерпретируются они всегда вместе с клинической картиной болезни.
- Минимальный инкубационный период БЛ — около 3 дней. Соответственно, все пятна на коже, которые появляются сразу либо в первые 1–2 дня от момента присасывания клеща, особенно сопровождающиеся зудом, явным отеком подлежащих мягких тканей, — это не БЛ (не мигрирующая эритема), а местная аллергическая реакция на компоненты слюны клещей. Соответственно, лечим их местными или системными (при очень выраженном зуде) противогистаминными средствами.
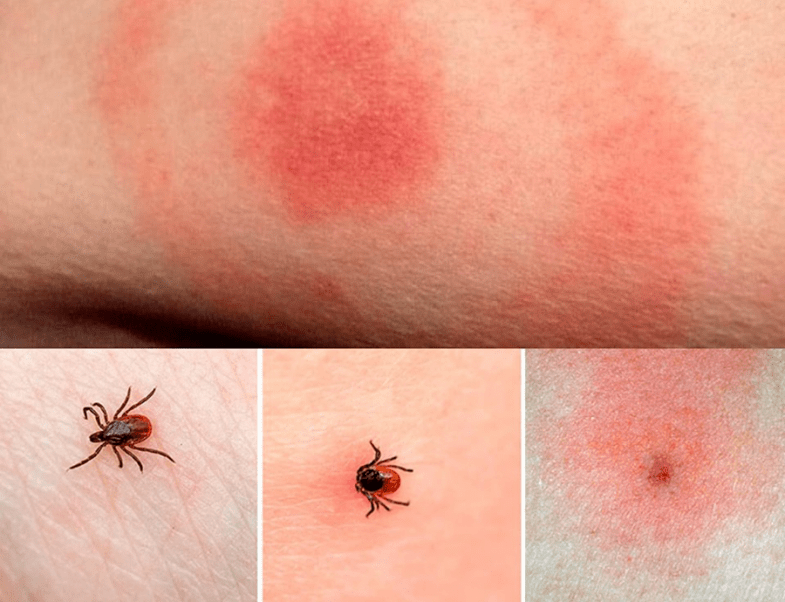
Самое частое клиническое проявление БЛ — это мигрирующая эритема. Для нее характерно:
- появляется в месте присасывания клеща обычно на второй-третье неделе от момента присасывания
- имеет вид пятна кольцевидной или сплошной формы, иногда двух пятен — сплошного в центре и кольцевидного по периферии с просветлением между ними — по типу «бычий глаз» (смотри фотографии ниже)
- почти никогда не беспокоит человека какими-либо симптомами (нет зуда, болей, изменения локальной температуры кожи и т.д.)
- ВСЕГДА РАСТЕТ в диаметре
- может быть расположено где угодно
- часто не проходит без назначения системной антибактериальной терапии препаратами, действующими на БЛ (местное лечение противоаллергическими мазями и кремами не эффективно)
- Мигрирующая эритема — это настолько специфичное проявление БЛ, что диагноз ставится на основании осмотра кожи пациента. НИКАКИХ ЛАБОРАТОРНЫХ АНАЛИЗОВ на данной стадии инфекции для ее диагностики не надо, так как очень часто они бывают ложно отрицательными (инфекция есть, определяемых в крови антител еще нет) и только вводят пациента и его врача в заблуждение. Первые антитела (IgM, затем IgG к боррелиям) появятся только через 4–6 недель от момента трансмиссии возбудителя, поэтому нет смысла определять антитела у пациента с мигрирующей эритемой.
Мигрирующая эритема не является неотложным состоянием, БЛ всегда развивается подостро и очень медленно. Поэтому если Вы обнаружили пятно вечером или ночью, ничего страшного не произойдет, если к врачу Вы обратитесь на следующий день.
Если врач сомневается, является ли пятно мигрирующей эритемой, особенно при явном отсутствии указаний на возможность присасывания клеща в ближайшие 30 дней до появления пятна, можно обвести контур эритемы маркером и выполнить ее повторный осмотр через 2–3 дня. Продолжающееся увеличение пятна в диаметре существенно повышает вероятность, что это действительно мигрирующая эритема.
- Другие стадии БЛ встречаются в разы реже, чем мигрирующая эритема. Вторая стадия инфекции (ранняя диссеминированная) проявляется одновременным поражением множества органов и систем (например, нервной системы — менингит, парез лицевого или других черепных нервов, корешковые боли в спине, суставов — болями в суставах, постоянно меняющим свою локализацию, кожи — множественные мигрирующие эритемы, сердца — внезапно развивающиеся экстрасистолии и блокады и т.д.). Третья стадия инфекции (поздняя) может проявляться специфическими поражениями кожи, суставов или нервной системы. В отличие от мигрирующей эритемы здесь полезно определить IgG. Отсутствие IgG к боррелиям в крови при наличии подозрений на боррелиозное поражение сердца, нервной системы, суставов и т.д. позволяет исключить диагноз БЛ, следовательно, надо искать другие причины имеющихся у пациента отклонений.
БЛ никогда не сопровождается высокой лихорадкой (38*С и выше). Если после присасывания клеща в течение месяца появилась лихорадка, надо исключать другие клещевые инфекции (клещевой энцефалит, анаплазмоз, другие клещевые боррелиозы и т.д.) — здесь понадобится помощь инфекциониста.
Понятия «хронический боррелиоз» на сегодня не признается большинством экспертных сообществ специалистов по инфекционным заболеваниям во всем мире. Любая стадия БЛ, даже если инфекция выявлена поздно, благополучно и полностью лечится одним курсом стандартной антибактериальной терапии (в зависимости от стадии длительность лечения варьирует от 14 до 28 дней). Можете поверить опыту работы с данной инфекцией врачей нашей клиники в течение последних трех десятилетий.
Наличие IgG к боррелиям ПРИ ОТСУТСТВИИ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ, потенциально связанных с БЛ, не говорит об активной инфекции. Это может быть признаком ранее перенесенного боррелиоза или даже бессимптомной инфекции с появлением затем антител к возбудителю, поэтому нет необходимости в назначении антибиотика. Врач лечит заболевание, а не результаты лабораторных исследований, про этом всегда полезно помнить. Длительное сохранение IgM к боррелиям свыше 30 дней — неспецифический ложноположительный результат, никак не учитывается в диагностике болезни.
Основное лекарственное средство для лечения и профилактики БЛ — это доксициклин. Препарат имеет свой спектр нежелательных явлений, одно из самых неприятных — это повышение чувствительности кожи к солнечным лучам. Поэтому если врач длительно назначил Вам доксициклин, старайтесь на весь период приема этого лекарства и в течение 7 дней после окончания лечения не загорать и избегать длительного воздействия солнечных лучей на не защищенные одеждой участки кожи. Иначе возможно получить тяжелый фотодерматит (ожог кожи).
После лечения БЛ НЕ НУЖНО контролировать антитела к возбудителю — это не несет никакой дополнительной полезной информации. IgG к B.burgdorferi s.l. должны появиться и могут сохраняться сколь угодно длительно, так как это лишь указание на контакт с возбудителем в прошлом, ничего более. Главное, — это клиническое выздоровление человека (разрешение мигрирующей эритемы либо исчезновение других клинических проявлений иных стадий инфекции). Лабораторные исследования используются лишь для первичной постановки диагноза.
Уменьшить риски присасывания клещей и передачи боррелий возможно благодаря следующим подходам:
– использовать одежду, закрывающую большинство участков тела
– осуществлять ранние само- и взаимоосмотры кожи и волосистой части головы после посещения зон, где распространены иксодовых клещи
– применять реппеленты, отпугивающие клещей (доказана эффективность реппелентов, содержащих (ДЭТА, пикаридин, этиловый эфир аминопропионовой кислоты, масло эвкалипта лимонного, p-метан-3,8-диол, 2-ундеканон, перметрин)
В случае присасывания клеща, необходимо:
- удалить клеща (самостоятельно или в условиях учреждения здравоохранения) — возможны 3 способа:
- при помощи хлопчатобумажной нитки: завязывают нитку в узел, как можно ближе к хоботку, затем закручивая концы нити при помощи кругового движения, извлекают клеща, аккуратно (не резко) подтягивая его вверх
- пинцетом: клеща захватывают как можно ближе к хоботку и аккуратно вытаскивают, вращая вокруг своей оси в удобную сторону. Нельзя надавливать на брюшко (возможно выдавливание его содержимого вместе с возбудителями в ранку)
iii. при помощи специальных устройств для извлечения клещей (продаются в магазинах)
Ни в коем разе при удалении клещей НЕЛЬЗЯ ИСПОЛЬЗОВАТЬ масла, крема, прижигания и другие виды механического воздействия на клещей (это старый и до сих пор устойчивый миф!). Это только провоцирует дополнительный выброс возбудителей клещевых инфекций в ранку.
- если клещ извлечен в течение первых 72 ч, показана так называемая постэкспозиционная профилактика доксициклином. Для взрослых — это прием 200 мг доксициклина ОДНОКРАТНО, для детей — это прием 4,4 мг/кг веса ОДНОКРАТНО (но не более 200 мг на прием). Эффективность такого подхода для профилактики развития БЛ по данным исследований — почти 96%. Доксициклин однократно следует принимать после каждого присасывания иксодового клеща, поэтому оптимально иметь небольшой запас данного лекарства в своей аптечке, особенно на дачных участках.
- если профилактика доксициклином не осуществлялась в первые 72 ч от момента присасывания, обязательно следует наблюдать за местом присасывания клеща в течение 1 месяца. В случае появления мигрирующей эритемы (растущего в диаметре пятна вокруг зоны присасывания переносчика чаще на второй-третьей неделе) необходимо обратиться к врачу для назначения антибактериальной терапии. Такой же подход наблюдения за зоной присасывания клеща в течение 1 месяца рекомендуется и после профилактики доксициклином (крайне редко — примерно в 4% случаев — она может быть неэффективна).
Доц., к.м.н. Соловей Н.В., врач-инфекционист УЗ «ГКИБ»
С.difficile-ассоциированная инфекция
Clostridioides difficile – это бактерия, которая вызывает колит, или воспаление толстой кишки. Данное заболевание обычно развивается у лиц, получающих или получавших в недавнем прошлом антибиотики, находившихся на лечении в больнице или контактировавших с другими людьми с аналогичной инфекцией.
Почему С.difficile-ассоциированная инфекция развивается лишь в определенных случаях?
C.difficile часто присутствует в окружающей человека среде в виде спор – особой формы бактерий, позволяющей замечательно переносить неблагоприятные воздействия, в том числе высушивание, ультрафиолетовое излучение, действие моющих средств и т.д. Несмотря на все существующие сегодня меры инфекционного контроля, в медицинских учреждениях C.difficile нередко обнаруживается на таких предметах, как сантехника в туалетах, поручни кроватей и прикроватные столики, термометры и другие измерительные приборы многоразового использования. Соответственно, человек может инфицироваться спорами C.difficile через немытые руки, загрязненные поверхности или предметы, а также выделять возбудитель в стуле и способствовать его передаче другим лицам.
Когда человек принимает антибиотики, часто «хорошие микробы» (представители нормальной «здоровой» микрофлоры) в кишечнике погибают, что облегчает заражение микробом Clostridioides difficile и проявление его патогенных свойств. Именно поэтому данную инфекцию зачастую называют антибиотик-ассоциированной диареей, хотя антибиотики являются хоть и основным, но далеко не единственным предрасполагающим фактором к ее развитию.
Другие факторы, помимо приема антибиотиков, которые также могут предрасполагать к развитию C.difficile-ассоциированной инфекции:
- прием некоторых других лекарств (антацидов, нестероидных противовоспалительных средств)
- пожилой возраст
- длительная госпитализация
- иммуносупрессия любого происхождения и тяжелая сопутствующая патология
- противоопухолевая терапия (химиотерапия, лучевая терапия на органы брюшной полости и малого таза)
- хирургические вмешательства на органах брюшной полости
- контакт с другими лицами с проявлениями C.difficile-ассоциированной инфекции
Важно понимать, что одного из перечисленных предрасполагающих факторов, а тем более сразу нескольких из них достаточно для развития проявлений C.difficile-ассоциированной инфекции даже без предшествующего приема антибиотиков!
Какие симптомы характерны для C.difficile-ассоциированной инфекции?
Симптомы C.difficile-ассоциированной инфекции вначале подобны проявлениям других кишечных инфекций и могут проявляться сочетанием водянистой диареи, лихорадки, болей в животе, вздутия, потерей аппетита, тошнотой и/или рвотой. В тяжелых случаях заболевание может стремительно прогрессировать, в том числе с развитием пареза кишечника и кишечной непроходимости, септического шока и полиорганной недостаточности вплоть до гибели человека.
Следует помнить, что признаки C.difficile-ассоциированной инфекции не всегда проявляются сразу во время лечения антибиотиками. Иногда проходит две-три-четыре недели, и только тогда появляются первые симптомы. В любом случае, длительно сохраняющаяся водянистая диарея в течение 5 дней и более без тенденции к улучшению (что не типично для банальных острых кишечных инфекций – большинство из них самопроизвольно проходит в течение 2-5 дней) у человека, получавшего в недавнем прошлом антибиотики (или имеющим другие перечисленные выше факторы риска), должна наводить на мысль о возможности C.difficile и необходимости обращения за помощью к врачу.
Как можно лабораторно подтвердить C.difficile?
В настоящее время в Республике Беларусь лабораторная диагностика данной инфекции осуществляется путем выявления токсина C.difficile в образце испражнений человека различными методами (иммунохроматографически, методом хемилюминесценции). Само по себе выявление бактерии методом бактериологического посева в образце испражнений не позволяет утверждать на 100%, что именно она вызвала дисфункцию кишечника, так как часто встречается бессимптомное носительство возбудителя (C.difficile выделяется в испражнениях, но не продуцирует токсины и, соответственно, не вызывает проявлений заболевания).
Как лечится C.difficile-ассоциированная инфекция?
Данная инфекция лечится антибактериальными средствами, назначаемыми врачом. На сегодняшний день препаратом выбора даже при легких формах заболевания является ванкомицин, порошок, растворяемый в воде и принимаемый пациентом внутрь 4 раза в день. Это рецептурный антибиотик, поэтому в любом случае для оптимально назначенного лечения без обращения к врачу не обойтись.
Важно соблюсти рекомендуемые сроки лечения C.difficile-ассоциированной инфекции. Зачастую клинические проявления при легкой форме проходят очень быстро, уже в первые дни лечения, однако преждевременное прекращение терапии может привести к возврату проявлений болезни, а иногда и к ее повторным эпизодам (рецидивам) в дальнейшем (а их иногда может быть даже 3-4 и более). Для большинства пациентов рекомендуемая длительность лечения составит 10 дней.
При развитии C.difficile-ассоциированной инфекции категорически противопоказан прием антидиарейного средства лоперамида. Данный препарат не предназначен для лечения любых кишечных инфекций, в том числе антибиотик-ассоциированных диарей, усугубляет состояние пациента и зачастую может привести к развитию серьезных осложнений заболевания. Если сомневаемся, можно ли использовать то или иное лекарство в определенной ситуации, – всегда внимательно читаем инструкцию к препарату, она написана не только для врачей!
К сожалению, даже при рано и адекватно назначенном лечении C.difficile-ассоциированная инфекция может повторяться в дальнейшем уже в течение нескольких недель от момента прекращения лечения, иногда несколько раз. В этом случае тоже не следует паниковать – врач всегда поможет подобрать оптимальные альтернативные схемы лечения, а также восстановить микробиоту кишечника.
Как предотвратить инфицирование C.difficile и снизить риски развития ее проявлений?
Во-первых, необходимо тщательно соблюдать принципы личной гигиены при посещении любых учреждений здравоохранения (мыть руки, оптимально под проточной водой с мылом, после посещения туалетных комнат, визитов к госпитализированным людям, контакта с предметами обихода и т.д.).
Во-вторых, крайне важно максимально избегать неоправданного приема антибиотиков (многие случаи тяжелой C.difficile-ассоциированной инфекции в практике инфекционистов были связаны как раз с самолечением пациентов антибиотиками обычных респираторных инфекций, где данная группа препаратов чаще всего не показана).
И, наконец, если антибиотик действительно нужен и назначен врачом, риски развития C.difficile-ассоциированной инфекции по данным многочисленных доказательных исследований существенно снижаются в случае одновременного приема пробиотиков уже в первые дни антибактериальной терапии (полезных бактерий, которые при введении в организм человека в определенном количестве способны положительно на него воздействовать). Пробиотики подойдут любые, единственное условие, они должны быть устойчивы к воздействию часто используемых в клинической практике антибиотиков, чтобы их можно было применять параллельно. Чаще всего это капсулированные препараты или в виде суспензий.
Предоставленная информация с сайта Кафедры инфекционных заболеваний БГМУ
Клещевые инфекции
 Укус клещом, насколько он опасен?
Укус клещом, насколько он опасен?
Наступили тёплые дни, и многие люди вместе с детьми открывают дачный сезон, выезжают на пикники. Приятное времяпровождение может омрачить встреча с иксодовыми клещами.
Где можно встретить клеща?
В смешанных или лиственных лесах. Встречаются клещи и в городах — в парках, в траве у дорог. Любимое время суток - ранее утро, часов до 11.00. Жару не любят, ждут вечерней прохлады или пасмурной погоды.
Клещ нападает на свою жертву, сидя на траве или на ветках деревьев и кустарников, реже - с земли. Клещи не поднимаются выше 50 см. Когда мимо проходит человек или животное, клещ цепляется за него. Клещ долго ищет место укуса, поэтому можно успеть снять клеща, до того как он укусит.
Обнаружить укус несложно: обычно он представляет собой небольшое покраснение кожи с черной точкой в центре. Это и есть иксодовый клещ.
Как правильно удалить клеща?
Распространенное заблуждение о том, что надо капнуть маслом на клеща и ждать пока он сам выползет или задохнется. Не выползет он и не задохнется. Вы только потеряете драгоценное время.
Возьмитесь за клеща пинцетом, стараясь ухватиться у самого места контакта, и вращательными движениями попытаться его достать. Держите пинцет строго перпендикулярно поверхности укуса. Аккуратно поверните тело клеща вокруг оси и извлеките его из кожи.
Можно удалить с помощью нити: прочную нитку, как можно ближе к хоботку клеща завязывают в узел, концы завязанной нитки рекомендуется развести в стороны и как пропеллер вращать против часовой стрелки, после чего клещ выкручивается из тела.
Удаление клеща необходимо производить с осторожностью, не сдавливая руками его тело, поскольку при этом возможно выдавливание содержимого клеща вместе с возбудителями болезней в ранку.
Важно не разорвать клеща при удалении - оставшаяся в коже часть может вызвать воспаление и нагноение. При отрыве головки клеща процесс инфицирования может продолжаться, так как в слюнных железах и протоках присутствует значительная концентрация вируса.
Если при извлечении клеща оторвалась его головка, которая имеет вид черной точки, то место присасывания протирают ватой, смоченной спиртом, а затем удаляют головку стерильной иглой. Также как вы удаляете обычную занозу. Ранку продезинфицируйте любым пригодным для этих целей средством (70-процентным спиртом, 5-процентным йодом, спиртсодержащими средствами, в том числе алкоголем).
После удаления клеща его нужно посадить в банку или пузырек с влажной ваткой отнести в лабораторию центра гигиены и эпидемиологии, чтобы проверить на боррелиоз или энцефалит. Если такой возможности нет, насекомое сожгите, или утопите в кипятке.
Для снятия клеща вы можете обратиться в любое учреждение здравоохранения, находящееся по близости.
Если результаты анализа отрицательные, последствием укуса клеща станет лишь небольшое покраснение на коже, но даже в этом случае нельзя полностью исключить возможность развития ряда опасных инфекционных заболеваний, переносимых иксодовыми клещами.
Клещевой энцефалит — вирусная инфекция, поражающая центральную и периферическую нервную систему.
Тяжелые осложнения острой инфекции могут завершиться параличом и летальным исходом. Для клещевого энцефалита характерна строгая весенне-летняя сезонность начала заболевания, связанная с сезонной активностью переносчиков. В Беларуси заболевание приходится на весну и первую половину лета, май–июнь месяцы, когда наиболее высока биологическая активность этого вида клещей. Для клещей отмечается подъем биологической активности дважды за сезон, и в ареале этого клеща характерны 2 пика сезонной заболеваемости клещевым энцефалитом: весной (май–июнь) и в конце лета (август–сентябрь).
Признаки клещевого энцефалита. Инкубационный период клещевого энцефалита длится в среднем 7-14 дней с колебаниями от одних суток до 30 дней. Отмечаются скоропреходящая слабость в конечностях, мышцах шеи, онемение кожи лица и шеи. Клинические проявления клещевого энцефалита многообразны, течение вариабельно. Болезнь часто начинается остро, с озноба и повышения температуры тела до 38–40°С. Лихорадка длится от 2 до 10 дней. Появляются общее недомогание, резкая головная боль, тошнота и рвота, разбитость, утомляемость, нарушения сна. В остром периоде отмечаются покраснение кожи лица, шеи и груди, слизистой оболочки ротоглотки, инъекция склер и конъюнктив. Беспокоят боли во всем теле и конечностях. При обнаружении симптомов клещевого энцефалита больной должен быть срочно помещен в инфекционное отделение для проведения интенсивного лечения.
Клещевой боррелиоз (Болезнь Лайма) – находится на втором месте по опасности и является самым распространенным заболеванием, передаваемым клещами. Болезнь Лайма — это инфекционное заболевание, вызываемое спирохетами и передающееся клещами, имеющее наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца. Больной клещевым боррелиозом (болезнью Лайма) для окружающих не заразен. Заражение клещевым боррелиозом происходит при укусе инфицированным клещом. Боррелии со слюной клеща попадают в кожу и в течение нескольких дней размножаются, после чего они распространяются на другие участки кожи и внутренние органы (сердце, головной мозг, суставы и др.). Боррелии в течение длительного времени (годами) могут сохраняться в организме человека, обусловливая хроническое и рецидивирующее течение заболевания. Хроническое течение болезни может развиться после длительного периода времени.
Признаки болезни Лайма. Инкубационный период клещевого боррелиоза составляет — от 2 до 30 дней, в среднем — 2 нед. Характерным признаком начала заболевания в 70% случаев является появление на месте укуса клещом покраснения кожи. Красное пятно постепенно увеличивается по периферии, достигая 1-10 см в диаметре, иногда до 60 см и более. Форма пятна округлая или овальная, реже неправильная. Наружный край воспаленной кожи более интенсивно красный, несколько возвышается над уровнем кожи. Со временем центральная часть пятна бледнеет или приобретает синюшный оттенок, создается форма кольца. В месте укуса клеща, в центре пятна, определяется корочка, затем рубец. Пятно без лечения сохраняется 2-3 нед, затем исчезает. Через 1-1,5 мес развиваются признаки поражения нервной системы, сердца, суставов.
Меры профилактики Собираясь в лес, надевайте нормальную одежду! Брюки надо заправлять в носки, рубашку — в брюки! Наилучшей обувью в лесу следует считать сапоги, гладкая поверхность которых затрудняет прикрепление клещей. В голову (в волосы) клещи, против общего мнения, редко впиваются (разве что под волосами, заползя снизу). С деревьев они падают редко, обычно они сидят на траве и кустах, после попадания на человека ползут вверх, пока не найдут удобное место, где можно впиться. Опыт говорит о том, что клещи никогда не впиваются сквозь обычную хлопчатобумажную одежду, зато сквозь редкие нити они впиваются сплошь да рядом. Обычные колготки, не слишком растянутые, как правило, служат для клещей достаточной защитой. Лучшим нательным бельем является трикотажное, так как оно плотно прилегает к телу и затрудняет присасывание клещей. Клещи также хорошо видны (и ощущаются!) прямо на коже, если вы одеты в купальник/плавки, и в таком виде идете по тропе в жаркую погоду. Осматриваться на предмет клещей нужно, чем чаще — тем лучше. Клещи могут впиваться уже минут через 5, хотя обычно они это делают через 0,5 часа — час. Неплохо помогает обрызгивание или намазывание одежды пиретроидами (карандашом от клещей типа «Претикс») или другими ядами — клещи становятся малоподвижны и слабо держатся на одежде. Защитное действие оказывает также обработка одежды репеллентами (отпугивающими веществами). От клещевого энцефалита можно защититься с помощью прививки, против болезни Лайма вакцина не разработана. Однако экстренная профилактика Лайм-боррелиоза заключается в однократном приеме 200 мг доксициклина (амоксициллин в течение 5 суток для детей, а также для взрослых при наличии противопоказаний для приема доксициклина). Профилактика эффективна только в первые 72 часа с момента присасывания клеща, позже не проводится. Иммунизация против клещевого энцефалита в обязательном порядке показана профессиональным контингентам населения, деятельность которых осуществляется на территории природных очагов данной инфекции. Во избежание заражения клещевым энцефалитом с алиментарным путем передачи, следует употреблять молоко, особенно козье, только после кипячения.
Что делать, если укусил клещ Если присасывание клеща все же произошло, первичную консультацию всегда можно получить по телефону 103 либо в ближайшем учреждении здравоохранения.
В УЗ «8 городская поликлиника» по телефону 364-75-21 с 8.00 до 14.30 (врач-инфекционист Фомичёва Анна Павловна).
В случае обращения за медицинской помощью в первые 72 часа после укуса пациенту, не имеющему медицинских противопоказаний к приему лекарственных средств, назначают экстренную химиопрофилактику.Максимальный профилактический эффект достигается только в том случае, если экстренная профилактика начата в первые 72 часа. Лицам, имеющим медицинские противопоказания к приему лекарственных средств, медицинский работник выдает направление на лабораторное исследование клеща. Пациентам, которым назначена экстренная химиопрофилактика клещевых инфекций, направление на лабораторное исследование клеща не выдается. В этом случае пациент имеет право, самостоятельно обратится в микробиологическую лабораторию, проводящую исследование переносчиков, для проведения исследования клеща на платной основе, в соответствии с Приказом МЗ РБ №338 от 19.04.2016г. и согласно перечню платных санитарно-эпидемиологических услуг, оказываемых в установленном порядке юридическим и физическим лицам.
Информация про обследования клещей расположена в объявлениях на сайте нашей поликлиники.






